はじめに
介護現場には、「めんどくさい」と感じる業務が数多くあります。
しかし、その違和感は改善のヒントです。
本記事では、排泄管理の課題を見直し、
安全性を落とさずに業務負担を軽減した“仕組み化”の実例を紹介します。
なぜ20人分の目視チェックが必要だったのか
当初は電子記録アプリを使用していました。
このアプリは「排便からの経過時間」を表示できます。
一見便利ですが、重要な欠点がありました。
👉 排便“量”を判定できない
そのため、
・①(ごく少量)でも
・⑤(十分量)でも
👉 同じ「1回」としてカウントされる
という問題がありました。
結果として、
👉 少量排便でも「出ている」と誤認
👉 便秘の見逃しリスクが発生
このリスクを回避するため、
👉 全利用者(20名)を目視確認
という運用になっていました。
課題:人力チェックの限界
・確認作業の負担が大きい
・チェック漏れのリスク
・時間効率が悪い
さらに、
👉 記録漏れ=排便なしと判断
となり、
👉 不要な便処置が発生する可能性
もありました。
改善の全体像(仕組み化)
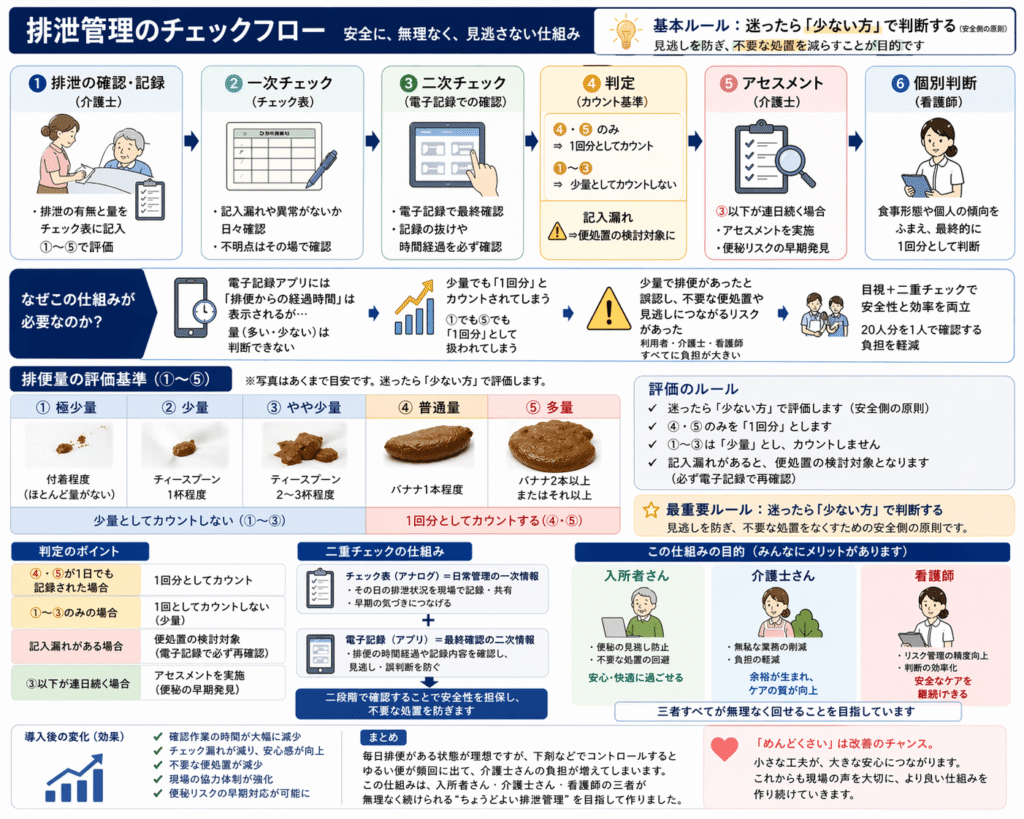
以下の仕組みを導入しました。
- 紙媒体で1ヶ月分の一覧表を作成。十分な排便あれば介護士が〇をつける
- 排便量を①〜⑤で統一して判断
- ④⑤のみ「1回」とカウント
- 迷ったら少ない方で判断
- 記入漏れは電子記録で再確認
- ③以下が連日ならアセスメント
- 最終判断は看護師
👉 安全性と効率を両立した構造です
※排便量の評価基準はめやすです。各施設で調整して運用してください
なぜ「少なく判断」するのか
排泄管理で最も危険なのは、
👉 出ていないのに「出ている」と誤認すること
です。
そのため、あえて
👉 過小評価(少なめ判断)
を採用しています。
これにより、
👉 便秘・腸閉塞などの見逃しを防止します
二重チェックでリスクを最小化
・チェック表:日常運用
・電子記録:最終確認
👉 二重構造で安全性を担保
異常検知と個別対応
- ③以下が連日 → アセスメント
- 食事形態(ミキサー食など)を考慮
- 看護師が最終的に判断
👉 ルールと臨床判断のバランスを確保
この仕組みを作った理由
看護師視点では、
👉 毎日排便がある状態が理想
です。
しかし現場では、
- 下剤で調整は可能でも
- 頻回な軟便は
👉 介護士の負担増加につながる
という現実があります。
本当に目指したもの
この取り組みの目的は、
👉 排便回数の最大化ではありません
👉 全員が無理なく続けられる状態の実現
です。
三者のメリット
■ 入所者
・便秘の早期発見
・不要処置の回避
■ 介護士
・業務負担の軽減
・無駄作業の削減
■ 看護師
・判断精度の向上
・確認業務の効率化
👉 現場全体の最適化を実現
現場運用のポイント
・評価モデルを掲示
・迷ったら相談
・判断に迷う場合は少ない方
👉 判断のばらつきを防止
導入後の変化
・確認業務の負担が大幅に軽減
・チェック漏れが減少
・不要な便処置が減少
・スタッフ間の連携が向上
・便秘リスクの早期対応が可能
まとめ
「めんどくさい」は改善のサインです。
重要なのは、
👉 個人の努力ではなく
👉 仕組みで解決すること
本事例は、
👉 「安全性 × 効率 × 現場負担」のバランス
を重視して設計しました。
同様の課題を抱える現場の参考になれば幸いです。














コメント